Parodontitis: Die unterschätzte Gefahr für Ihre Zähne
Parodontitis ist eine der am weitesten verbreiteten chronischen Erkrankungen weltweit – und doch wird sie von vielen Menschen unterschätzt oder gar nicht wahrgenommen. Diese entzündliche Erkrankung des Zahnhalteapparates entwickelt sich meist schleichend und schmerzfrei, kann aber unbehandelt zu Zahnverlust führen und sogar Auswirkungen auf die allgemeine Gesundheit haben. Tatsächlich gehen mehr Zähne durch Parodontitis verloren als durch Karies. Die gute Nachricht: Mit rechtzeitiger Diagnose und konsequenter Behandlung lässt sich die Erkrankung stoppen und der Zahnerhalt langfristig sichern. In diesem Artikel erfahren Sie alles Wichtige über Ursachen, Symptome, Behandlungsmöglichkeiten und vorbeugende Maßnahmen bei Parodontitis.
Was ist Parodontitis und wie entsteht sie?
Parodontitis, im Volksmund oft als Parodontose bezeichnet, ist eine bakterielle Entzündung des Zahnhalteapparates. Der Zahnhalteapparat, medizinisch Parodont genannt, besteht aus dem Zahnfleisch, dem Kieferknochen, der Wurzelhaut und speziellen Fasern, die den Zahn im Knochen verankern. All diese Strukturen können von der Entzündung betroffen sein.
Die Erkrankung beginnt meist mit einer Zahnfleischentzündung, der sogenannten Gingivitis. Bakterien im Zahnbelag, auch Plaque genannt, produzieren Giftstoffe, die das Zahnfleisch reizen. Das Zahnfleisch rötet sich, schwillt an und blutet leicht beim Zähneputzen. In diesem Stadium ist die Entzündung noch reversibel – mit gründlicher Mundhygiene und professioneller Zahnreinigung kann sie vollständig ausheilen.
Wird die Gingivitis jedoch nicht behandelt, können die Bakterien tiefer vordringen. Es bilden sich Zahnfleischtaschen, in denen sich weitere Bakterien ansiedeln. Die Entzündung greift auf den Kieferknochen über, der sich allmählich abbaut. Die Zähne verlieren ihren festen Halt, werden locker und können schließlich ausfallen. Dieser Prozess verläuft oft über Jahre hinweg und wird von den Betroffenen zunächst kaum bemerkt.
Bei einer Zahnarztpraxis in Hamburg kann durch spezielle Untersuchungen festgestellt werden, ob bereits eine Parodontitis vorliegt und wie weit sie fortgeschritten ist.
Ursachen und Risikofaktoren für Parodontitis
Die Hauptursache für Parodontitis sind bakterielle Zahnbeläge. Doch nicht jeder Mensch mit Zahnbelag entwickelt automatisch eine Parodontitis. Verschiedene Faktoren erhöhen das Risiko erheblich.
Mangelnde Mundhygiene
Unzureichendes oder falsches Zähneputzen ist der Hauptrisikofaktor. Werden die Zähne nicht regelmäßig und gründlich gereinigt, können sich Bakterien ungehindert vermehren. Besonders die Zahnzwischenräume und der Übergang vom Zahn zum Zahnfleisch sind kritische Stellen, die oft vernachlässigt werden.
Rauchen als größter beeinflussbarer Risikofaktor
Raucher haben ein vier- bis sechsfach erhöhtes Risiko, an Parodontitis zu erkranken. Nikotin verengt die Blutgefäße im Zahnfleisch, wodurch die Immunabwehr geschwächt wird. Zudem werden Warnsignale wie Zahnfleischbluten unterdrückt, sodass die Erkrankung oft erst spät erkannt wird. Der Behandlungserfolg ist bei Rauchern deutlich schlechter als bei Nichtrauchern.
Genetische Veranlagung
Etwa 30 Prozent der Bevölkerung haben eine genetische Veranlagung für Parodontitis. Diese Menschen erkranken trotz guter Mundhygiene leichter und schwerer an der Entzündung. Eine familiäre Häufung kann ein Hinweis auf diese Veranlagung sein.
Systemische Erkrankungen
Diabetes mellitus ist eng mit Parodontitis verknüpft. Diabetiker haben ein dreifach erhöhtes Erkrankungsrisiko, und umgekehrt erschwert eine Parodontitis die Blutzuckereinstellung. Auch andere Erkrankungen wie rheumatoide Arthritis, Osteoporose oder Immunschwächen erhöhen das Risiko.
Stress und Lebensgewohnheiten
Chronischer Stress schwächt das Immunsystem und fördert Entzündungen im gesamten Körper. Auch unausgewogene Ernährung, Übergewicht und mangelnde Bewegung können das Parodontitis-Risiko erhöhen.
Ein Zahnarzt in Hamburg kann im Rahmen einer umfassenden Untersuchung individuelle Risikofaktoren identifizieren und entsprechende Präventionsmaßnahmen empfehlen.
Symptome: So erkennen Sie eine Parodontitis
Eine der Tücken der Parodontitis ist, dass sie oft lange Zeit symptomfrei oder mit nur milden Beschwerden verläuft. Viele Betroffene bemerken die Erkrankung erst, wenn bereits erhebliche Schäden entstanden sind. Achten Sie daher auf folgende Warnsignale:
Zahnfleischbluten ist eines der frühesten und häufigsten Anzeichen. Gesundes Zahnfleisch blutet nicht – weder beim Zähneputzen noch beim Essen. Jedes Zahnfleischbluten sollte ernst genommen werden. Gerötetes, geschwollenes Zahnfleisch deutet auf eine Entzündung hin. Gesundes Zahnfleisch ist blassrosa und liegt fest am Zahn an.
Mundgeruch, der trotz gründlicher Mundhygiene nicht verschwindet, kann auf eine Parodontitis hinweisen. Die Bakterien in den Zahnfleischtaschen produzieren übelriechende Schwefelverbindungen. Ein unangenehmer Geschmack im Mund, oft metallisch oder bitter, kann ebenfalls auftreten.
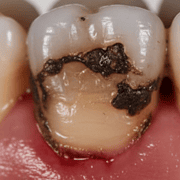
Zahnfleischrückgang lässt die Zähne länger erscheinen. Die Zahnhälse werden sichtbar und reagieren oft empfindlich auf Kälte, Wärme oder Süßes. Gelockerte Zähne sind ein Zeichen weit fortgeschrittener Parodontitis. Die Zähne können sich verschieben, und es können Lücken zwischen den Zähnen entstehen.
Eiteraustritt aus den Zahnfleischtaschen ist ein Zeichen für eine schwere Entzündung und erfordert sofortige zahnärztliche Behandlung.
Bei einem oder mehreren dieser Symptome sollten Sie zeitnah einen Zahnarzt in Hamburg Wandsbek aufsuchen. Je früher die Parodontitis erkannt wird, desto besser sind die Behandlungschancen und desto mehr natürliche Zahnsubstanz kann erhalten werden.
Diagnose: Wie wird Parodontitis festgestellt?
Die Diagnose einer Parodontitis erfolgt durch eine systematische zahnärztliche Untersuchung. Zunächst wird das Zahnfleisch visuell begutachtet. Rötungen, Schwellungen und Blutungen geben erste Hinweise auf eine Entzündung.
Das zentrale diagnostische Element ist die Messung der Zahnfleischtaschentiefen. Mit einer speziellen Sonde wird vorsichtig der Spalt zwischen Zahn und Zahnfleisch ausgemessen. Bei gesundem Zahnfleisch beträgt die Taschentiefe maximal drei Millimeter. Tiefere Taschen deuten auf eine Parodontitis hin. Gleichzeitig wird dokumentiert, an welchen Stellen das Zahnfleisch beim Sondieren blutet.
Röntgenaufnahmen zeigen den Zustand des Kieferknochens. Sie machen sichtbar, ob und wie stark der Knochen bereits abgebaut ist. Dies ist wichtig für die Beurteilung des Schweregrades und die Planung der Behandlung.
In manchen Fällen kann ein mikrobiologischer Test sinnvoll sein. Dabei wird eine Probe aus der Zahnfleischtasche entnommen und im Labor auf besonders aggressive Bakterienarten untersucht. Dies hilft, die Behandlung gezielt anzupassen.
Bei einer Zahnarztpraxis in Hamburg wird häufig auch ein Parodontaler Screening Index (PSI) erhoben, der einen schnellen Überblick über den Zustand des Zahnhalteapparates gibt.
Parodontitis Behandlung in Hamburg: Systematisch und erfolgreich
Die Behandlung der Parodontitis erfolgt in mehreren aufeinander aufbauenden Schritten. Ziel ist es, die bakterielle Infektion zu beseitigen, die Entzündung zu stoppen und den weiteren Abbau des Zahnhalteapparates zu verhindern.
Vorbehandlung und Mundhygienetraining
Am Anfang jeder Parodontitisbehandlung steht die Optimierung der häuslichen Mundhygiene. In einer professionellen Zahnreinigung werden alle Zahnbeläge und Verfärbungen entfernt. Sie erhalten eine ausführliche Anleitung zur richtigen Putztechnik und zum Einsatz von Zahnzwischenraumbürsten oder Zahnseide. Ohne eine konsequente Mitarbeit des Patienten kann keine Parodontitistherapie erfolgreich sein.
Systematische Taschenreinigung
Der zentrale Behandlungsschritt ist die gründliche Reinigung der Zahnfleischtaschen. Unter lokaler Betäubung werden die Wurzeloberflächen von bakteriellen Belägen und Zahnstein befreit. Moderne Verfahren nutzen Ultraschallgeräte, die besonders schonend und effektiv arbeiten. Die Wurzeloberflächen werden geglättet, damit sich Bakterien nicht so leicht wieder ansiedeln können.
Diese Behandlung wird in der Regel sitzungsweise durchgeführt und ist dank der Betäubung schmerzfrei. In schweren Fällen kann eine antibakterielle Spülung oder eine lokale Antibiotikagabe in die Taschen sinnvoll sein.
Chirurgische Therapie bei fortgeschrittener Parodontitis
Wenn die Taschen sehr tief sind oder die Entzündung trotz systematischer Reinigung nicht ausheilt, kann eine chirurgische Behandlung notwendig sein. Dabei wird das Zahnfleisch unter lokaler Betäubung vorsichtig zurückgeklappt, um direkten Zugang zu den tiefen Bereichen der Wurzel zu erhalten. Die Wurzeloberflächen können so unter Sicht gereinigt werden. In bestimmten Fällen ist es möglich, verlorenen Knochen durch spezielle Techniken teilweise wieder aufzubauen.
Unterstützende Parodontitistherapie
Nach der aktiven Behandlungsphase beginnt die lebenslange Nachsorgephase. Regelmäßige professionelle Zahnreinigungen und Kontrollen sind unerlässlich, um ein Wiederaufflammen der Entzündung zu verhindern. Je nach Schweregrad der Erkrankung und individuellen Risikofaktoren sind Recall-Termine alle drei bis sechs Monate notwendig.
Ein Zahnarzt in Hamburg erstellt einen individuellen Behandlungs- und Nachsorgeplan, der auf Ihre spezifische Situation abgestimmt ist.
Zusammenhang zwischen Parodontitis und allgemeiner Gesundheit
Lange Zeit wurde Parodontitis als rein zahnmedizinisches Problem betrachtet. Heute wissen wir, dass die chronische Entzündung im Mund weitreichende Auswirkungen auf den gesamten Körper haben kann.
Herz-Kreislauf-Erkrankungen
Menschen mit Parodontitis haben ein erhöhtes Risiko für Herzinfarkt und Schlaganfall. Die Bakterien aus den Zahnfleischtaschen können in die Blutbahn gelangen und Entzündungen in den Blutgefäßen auslösen. Dies fördert die Entstehung von Arteriosklerose. Zudem können die Entzündungsbotenstoffe aus dem Mundraum systemische Entzündungsreaktionen im Körper verstärken.
Diabetes mellitus
Die Wechselwirkung zwischen Diabetes und Parodontitis ist besonders ausgeprägt. Diabetiker erkranken häufiger und schwerer an Parodontitis, und umgekehrt erschwert eine unbehandelte Parodontitis die Kontrolle des Blutzuckerspiegels. Die erfolgreiche Behandlung der Parodontitis kann nachweislich zu einer Verbesserung der Blutzuckerwerte beitragen.
Schwangerschaft
Schwangere Frauen mit Parodontitis haben ein erhöhtes Risiko für Frühgeburten und ein niedriges Geburtsgewicht des Kindes. Hormonelle Veränderungen während der Schwangerschaft machen das Zahnfleisch anfälliger für Entzündungen. Eine gute Mundgesundheit ist daher besonders in dieser Zeit wichtig.
Atemwegserkrankungen
Bakterien aus dem Mundraum können in die Lunge gelangen und dort Entzündungen auslösen. Bei Menschen mit chronischen Lungenerkrankungen wie COPD kann eine Parodontitis den Krankheitsverlauf negativ beeinflussen.
Rheumatische Erkrankungen
Es besteht ein Zusammenhang zwischen Parodontitis und rheumatoider Arthritis. Beide Erkrankungen haben gemeinsame entzündliche Mechanismen, und eine kann die andere verschlimmern.
Die Parodontitis Behandlung in Hamburg zielt daher nicht nur auf den Erhalt der Zähne ab, sondern leistet auch einen wichtigen Beitrag zur allgemeinen Gesundheit.
Prävention: So schützen Sie sich vor Parodontitis
Die beste Strategie gegen Parodontitis ist die Vorbeugung. Mit konsequenter Mundhygiene und regelmäßigen zahnärztlichen Kontrollen lässt sich das Erkrankungsrisiko erheblich senken.
Gründliche häusliche Mundhygiene
Die wichtigsten Präventionsmaßnahmen im Überblick:
- Zweimal täglich Zähneputzen mit fluoridhaltiger Zahnpasta für mindestens zwei Minuten
- Tägliche Reinigung der Zahnzwischenräume mit Zahnseide oder Interdentalbürsten – hier sammeln sich besonders viele Bakterien
- Verwendung einer antibakteriellen Mundspülung nach Absprache mit dem Zahnarzt
- Regelmäßiger Wechsel der Zahnbürste alle zwei bis drei Monate
- Sanfte Putztechnik – zu starker Druck schädigt das Zahnfleisch
Professionelle Zahnreinigung
Selbst bei bester häuslicher Mundhygiene bilden sich an schwer zugänglichen Stellen Beläge, die nur professionell entfernt werden können. Eine professionelle Zahnreinigung beim Zahnarzt in Hamburg Wandsbek sollte mindestens zweimal jährlich durchgeführt werden. Bei erhöhtem Risiko können auch häufigere Intervalle sinnvoll sein.
Gesunder Lebensstil
Rauchstopp ist die wichtigste Maßnahme für Raucher. Ausgewogene Ernährung mit viel Gemüse, Obst und Vollkornprodukten stärkt das Immunsystem. Ausreichende Flüssigkeitszufuhr fördert den Speichelfluss, der eine natürliche Schutzfunktion hat. Stressreduktion und ausreichend Schlaf unterstützen die körpereigene Abwehr.
Regelmäßige Kontrolluntersuchungen
Auch ohne Beschwerden sollten Sie mindestens einmal jährlich zur zahnärztlichen Kontrolle gehen. Der Zahnarzt kann beginnende Entzündungen frühzeitig erkennen und behandeln, bevor größere Schäden entstehen.
Leben mit Parodontitis: Langfristige Betreuung
Parodontitis ist eine chronische Erkrankung, die nicht geheilt, aber zum Stillstand gebracht werden kann. Nach der aktiven Behandlungsphase ist eine lebenslange Nachsorge erforderlich, um den Behandlungserfolg zu sichern und den Zahnerhalt langfristig zu gewährleisten.
Die regelmäßigen Recall-Termine umfassen die Kontrolle der Taschentiefen, professionelle Reinigung aller Zähne und Zahnfleischtaschen, Remotivation zur häuslichen Mundhygiene und gegebenenfalls Anpassung der Pflegeempfehlungen. Bei Bedarf erfolgt eine erneute lokale Behandlung einzelner Problemstellen.
Die Frequenz der Nachsorgetermine richtet sich nach dem individuellen Risiko und dem Schweregrad der Erkrankung. Patienten mit schwerer Parodontitis oder zusätzlichen Risikofaktoren benötigen engmaschigere Kontrollen als Patienten mit leichter Parodontitis.
Studien zeigen, dass Patienten, die regelmäßig an der unterstützenden Parodontitistherapie teilnehmen, langfristig deutlich mehr Zähne erhalten als Patienten, die nach der Behandlung nicht mehr zur Nachsorge erscheinen.
Kosten und Kostenübernahme
Die Kosten für eine Parodontitis Behandlung in Hamburg variieren je nach Schweregrad der Erkrankung und Umfang der notwendigen Maßnahmen. Seit 2021 übernehmen gesetzliche Krankenkassen die Kosten für die systematische Parodontitisbehandlung vollständig, wenn bestimmte Voraussetzungen erfüllt sind.
Vor Behandlungsbeginn muss ein Behandlungsplan erstellt und bei der Krankenkasse eingereicht werden. Die Kostenübernahme wird dann individuell geprüft und genehmigt. Voraussetzung ist, dass der Patient vor der Behandlung eine professionelle Zahnreinigung erhalten hat und ausreichende Mundhygiene nachweisen kann.
Auch die zweijährige Nachsorge nach der aktiven Behandlung wird von den gesetzlichen Krankenkassen übernommen. Für zusätzliche Leistungen wie mikrobiologische Tests oder bestimmte regenerative Verfahren können Eigenanteile anfallen.
Private Krankenversicherungen und Zahnzusatzversicherungen übernehmen die Kosten in der Regel entsprechend dem vereinbarten Tarif. Eine Zahnarztpraxis in Hamburg informiert Sie ausführlich über alle anfallenden Kosten und Erstattungsmöglichkeiten.
Moderne Behandlungskonzepte und Zukunftsperspektiven
Die Parodontologie entwickelt sich stetig weiter, und neue Behandlungskonzepte verbessern kontinuierlich die Therapieerfolge. Moderne Ultraschallinstrumente ermöglichen eine besonders schonende und gründliche Reinigung der Wurzeloberflächen. Lasergestützte Verfahren können ergänzend eingesetzt werden, um Bakterien zu reduzieren.
Regenerative Verfahren zielen darauf ab, verlorengegangenen Knochen und Bindegewebe wieder aufzubauen. Spezielle Wachstumsfaktoren und Knochenersatzmaterialien können in bestimmten Fällen eingesetzt werden, um die Regeneration zu fördern.
Die Forschung arbeitet an neuen diagnostischen Methoden, die eine noch frühere Erkennung ermöglichen, sowie an biologischen Therapieansätzen, die das Immunsystem gezielt modulieren. Auch die Rolle des Mikrobioms – der Gesamtheit aller Bakterien im Mund – wird intensiv erforscht, um zukünftig noch präzisere Behandlungsstrategien entwickeln zu können.
Professionelle Parodontitisbehandlung in Hamburg-Wandsbek
Eine erfolgreiche Parodontitisbehandlung erfordert Fachwissen, Erfahrung und ein eingespieltes Team. In Hamburg-Wandsbek finden Sie kompetente Ansprechpartner, die sich auf die Behandlung von Parodontitis spezialisiert haben und moderne Behandlungsmethoden einsetzen.
Die Zahnarztpraxis Nekzai bietet eine umfassende parodontologische Betreuung – von der Früherkennung über die systematische Behandlung bis zur langfristigen Nachsorge.
Parodontitis ernst nehmen und handeln
Parodontitis ist eine ernstzunehmende Erkrankung, die unbehandelt zu Zahnverlust führt und die allgemeine Gesundheit beeinträchtigen kann. Die gute Nachricht: Mit rechtzeitiger Diagnose und konsequenter Behandlung lässt sich die Erkrankung stoppen. Der Zahnerhalt ist in den meisten Fällen möglich, wenn die Therapie frühzeitig beginnt und die Nachsorge gewissenhaft eingehalten wird.
Achten Sie auf die Warnsignale Ihres Körpers. Zahnfleischbluten ist niemals normal und sollte immer zahnärztlich abgeklärt werden. Regelmäßige Kontrolluntersuchungen beim Zahnarzt in Hamburg und eine gründliche häusliche Mundhygiene sind die besten Präventionsmaßnahmen.
Wenn bei Ihnen eine Parodontitis diagnostiziert wurde, lassen Sie sich nicht entmutigen. Mit moderner Parodontitistherapie und Ihrer aktiven Mitarbeit stehen die Chancen sehr gut, Ihre Zähne langfristig zu erhalten und Ihre Mundgesundheit wiederherzustellen. Investieren Sie in Ihre Zahngesundheit – es ist eine Investition in Ihre Lebensqualität und Ihr allgemeines Wohlbefinden.